„საქართველოში არსებული საკანონმდებლო რეგულაციების გამო უკურნებელი პაციენტების 84% ტიკივილისგან იტანჯებოდა, ვინაიდან არ ჰქონდათ წვდომა ოპიოიდურ (ნარკოტიკულ) ტკივილგამაყუჩებლებზე. გარდა უკურნებელი პაციენტებისა, ოპიოიდურ ტკივილგამაყუჩებლებს ვერ იღებენ სხვადასხვა ქრონიკული დაავადების მქონე პაციენტებიც“, – ტკივილის მართვის ექსპერტები საქართველოში წლებია, ითხოვენ ამ რეგულაციების გადახედვას და სახელმწიფო უწყებებს საერთაშორისო კრიტერიუმების შემოღებისკენ მოუწოდებენ.
რა პრობლემაა კანონმდებლობაში
ოპიოიდური ტკივილგამაყუჩებელი (მაგ:. მორფინი) მედიკამენტები ძირითად შემთხვევაში წარმოადგენენ უალტერნატივო საშუალებებს ძლიერი ტკივილის მართვაში. ვინაიდან ისინი საქართველოში სპეციალურ კონტროლს დაქვემდებარებულია, მისი დანიშვა/გაცემის პროცედურებიც შესაბამისს კონტროლს ექვემდებარება.
საქართველოში ოპიოიდური ტკივილგამაყუჩებელი მედიკამენტების დანიშვნა განიხილება მხოლოდ უკურნებელი (ინკურაბელური) დაავადების ტერმინალურ სტადიაში, რაც სიკვდილისწინა სტადიას ნიშნავს. კანონმდებლობის შესაბამისად, თუ პაციენტი არ არის სიკვდილის პირას, შეუძლებელია ოპიოიდების დანიშვნა ტკივილის გასაყუჩებლად.
კერძოდ, ჯანდაცვისა და შინაგან საქმეთა მინისტრის ერთობლივი ბრძანების მიხედვით, ონკოინკურაბელურ ან სომატურ ავადმყოფს ნარკოტიკული საშუალება ენიშნება სიმპტომური მკურნალობის სახით, სხვადასხვა არანარკოტიკული ტკივილდამაყუჩებელი საშუალების შესაძლებლობათა ამოწურვის შემდეგ. აღსანიშნავია, რომ ონკოლოგიური პაციენტი უნდა იყოს მე-4 კლინიკური ჯგუფის ავადმყოფი.
ინკურაბელურ პაციენტთა პალიატიური მზრუნველობის პროგრამაც, რომელიც ნარკოტიკული ტკივილგამაყუჩებელი მედიკამენტებით სარგებლობას ითვალისწინებს, გათვალისწინებულია 3 კატეგორიის ავადმყოფისთვის: მე-4 კლინიკური ჯგუფის ავთვისებიანი სიმსივნით დაავადებული, ტერმინალურ სტადიაში მყოფი შიდსით დაავადებული, არაონკოლოგიური ქრონიკული პროგრესირებადი სენით დაავადებულისთვის ტერმინალურ სტადიაში.
ამასთან, ექსპერტების თქმით, ექიმები იმის შიშით, რომ არ შეცდნენ სიკვდილის ვადის დადგენაში, არ ნიშნავენ ოპიოიდებს, სანამ პაციენტს არ გამოეხატება სიკვდილის მოახლოების ნიშნები.
დარგის ექსპერტების აზრით, მნიშვნელოვანია, რომ ტკივილის მართვა დაეფუძნოს არა დიაგნოზს და ან სიცოცხლის პროგნოზს, არამედ როგორც ეს მთელს მსოფლიოშია – ტკივილის ინტენსივობას. ანუ თუ ტკივილი ძლიერია და არ მოქმედებს სხვა ძლიერი ტკივილგამაყუჩებელი საშუალებები, პაციენტს უნდა ჰქონდეს წვდომა ოპიოიდურ ტკივილგამაყუჩებლებზე, რათა ისინი არ დაიტანჯონ ძლიერი ტკივილისგან.
„თუ ადამიანი არ არის ტერმინალურ მდგომარეობაში, რასაც სიკვიდილისწინა მდგომარეობა ჰქვია, ვერ იღებს ოპიოიდურ საშუალებებს, თუ ის არ არის სტაციონარში.
თუ ადამიანს აქვს ქრონიკული ტკივილი, მაგალითად, მძიმე შაკიკი, ავარიის შემდგომ საშინელი მოტეხილობა, ხერხემლის თიაქარი, ანუ ნებისმიერი მძიმე ტკივილი ან შეიძლება ონკოლოგიური დაავადება, მაგრამ არაა ბოლო სტადიის, ამ შემთხვევაში მათთვის კანონმდებლობით მიუწვდომელია ოპიოიდური ტკივილგამაყუჩებელი საშუალებები.
გარდა მეოთხე კლინიკური ჯგუფის სიმსივნისა, მესამე კლინიკური ჯგუფის პაციენტსაც შესაძლოა, ძალიან მძიმე ტკივილი ჰქონდეს, თუმცა ჩვენი კანონმდებლობით ისინი ბინაზე ვერ იღებენ ოპიოიდებს. კიბოს დიაგნოზის გარდა, ბევრ სხვა მდგომარეობას შეიძლება ახლდეს ტკივილი, რომელსაც ოპიოიდები სჭირდება“, – ამბობს „პუბლიკასთან“ საუბრისას „ფონდი ღია საზოგადოება საქართველოს“ წარმომადგენელი ნინო კიკნაძე.
დარგის სპეციალისტები მოუწოდებენ სახელმწიფოს, რომ უნდა შეწყდეს ადამიანთა ტანჯვა იმ ტკივილისაგან, რომლის თავიდან აცილება შესაძლებელია და რომელიც ოპიოიდური საშუალებების გამოყენებით მართვასა და მკურნალობას ექვემდებარება. ისინი ხაზს უსვამენ იმას, რომ ტკივილგამაყუჩებლებზე ხელმისაწვდომობის არქონა, დღესდღეობით ადამიანის წამების ტოლფასად ითვლება.
როგორ შეგვიძლია განვსაზღვროთ, რამდენ ადამიანს სჭირდება ძლიერი ტკივილგამაყუჩებელი?
„პუბლიკასთან“ საუბრისას ტკივილის პოლიტიკის ექსპერტი ფატი ძოწენიძე ამბობს, რომ ჯანმრთელობის მსოფლიო ორგანიზაციისა (WHO) და ნარკოტიკების კონტროლის საერთაშორისო საბჭოს (INCB) მოწოდებით, გამოიყენება ფორმულა, რომელიც ეყრდნობა დაავადების შესახებ სტატისტიკურ მონაცემებს, ანუ კონკრეტულ წელს რამდენი პაციენტი იყო დაავადების ტერმინალურ ფაზაში და რამდენი გარდაიცვალა.
მისი თქმით, მაგალითად, 2018 წელს საქართველოში სიცოცხლის ბოლოს 17 400 პაციენტი საჭიროებდა პალიატიურ მზრუნველობას. ამასთან, ამავე წელს მორფინის მოხმარება ქვეყანაში იყო 10 კგ. რაც ნიშნავს იმას, რომ მორფინი ტკივილის გასაყუჩებლად ამ პაციენტების დაახლოებით მხოლოდ 16%-მა (2 810) მიიღო.
მისი თქმით, სხვა წლების მაჩვენებლები დაახლოებით იგივეა და შეგვიძლია ვთქვათ, რომ საქართველოში უკურნებელ პაციენტთა 80%-ზე მეტი სიცოცხლის დასასრულს (საერთოდ რომ არ ვახსენოთ ტკივილის მქონე დანარჩენი პაციენტები) ისეთი ტკივილისგან იტანჯება, რომლის მართვაც შესაძლებელია და არ აქვთ ხელმისაწვდომობა ოპიოიდურ ტკივილგამაყუჩებელზე.
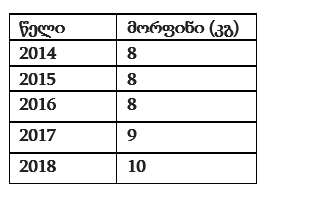
ექსპერტების თქმით, საერთაშორისო კრიტერიუმების/ფორმულის მიხედვით (INCB, WHO), საქართველოში დაავადების ტერმინალურ სტადიაში მყოფი მხოლოდ ონკოლოგიური პაციენტების ტკივილის გასაყუჩებლად ყოველწლიურად საჭიროა დაახლოებით 32-33კგ მორფინი, არაონკოლოგიური პაციენტებისათვის მინიმუმ 12კგ, ჯამში ყოველწლიურად საჭიროა მინიმუმ 45 კგ. საერთაშორისო ნარკოტიკული კონტროლის საბჭოს 2019 წლის ანგარიშის მიხედვით კი, 2014-2018 წლებში საქართველოში მორფინის ხარჯვის მაჩვენებელი ასეთია:
როგორი უნდა იყოს მიდგომა ტკივილის სამართავად
ტკივილის მართვის ექსპერტები ამბობენ, რომ გარდა ონკოლოგიური პაციენტებისა, ნარკოტიკული ტკივილგამაყუჩებლების მიღება სჭირდება სხვადასხვა ქრონიკული დაავადების მქონე პაციენტებსაც. ამიტომ, შესაცვლელია მიდგომა როგორც ონკოლოგიური, ასევე სხვათა შემთხვევაში.
პალიატიური მზრუნველობისა და ტკივილის პოლიტიკის ექსპერტებმა შეიმუშავეს პროექტი და გამოყვეს 4 კატეგორია პაციენტებისა, რომელთაც, საჭიროების შემთხვევაში, უნდა შეეძლოთ ნარკოტიკული ტკივილგამაყუჩებლების მიღება.
„ჩვენ გამოვყავით პაციენტების 4 ძირითადი ჯფუგი:
1- ქრონიკული უკურნებელი პაციენტები ტერმინალურ სტადიაში;
2- ქრონიკული დაავადების მქონე პაციენტები ქრონიკული ტკივილით;
3- ქრონიკული დაავადების მქონე პაციენტები მწვავე ტკივილით;
4- სხვადასხვა ავადობის მდგომარეობა, რომლებსაც თან ახლავს ტკივილი. ასევე, პოსტ- და პრეოპერაციული მდგომარეობები. მაგალითად: მოტეხილობა, ძლიერი ტკივილი, რა თქმა უნდა ასეთ პაციენტს ეს დროებით დაენიშნება და შემდეგ მოეხსნება. ასევე, ძლიერი დამწვრობა, ეს არის საშინელი ტკივილი – ანუ ეს ის მდგომარეობებია, რომლებსაც ხანმოკლე პერიოდით ოპიოიდების დანიშვნა სჭირდება“, – ამბობს ფატი ძოწენიძე.
პროექტში აღნიშნულია, რომ ნარკოტიკული საშუალებები პაციენტს, დიაგნოზისა და გამოსავლის მიუხედავად, პაციენტის ცხოვრების ფუნქციურ სტატუსზე მისი გავლენის, ტკივილის ხასიათისა და ინტენსივობის გათვალისწინებით ენიშნება.
ძოწენიძე ამბობს, რომ სახელმწიფოს სიფრთხილე ნარკოტიკული ტკივილგამაყუჩებლების არამიზნობრივად გამოყენებასა და დამოკიდებულების განვითარების გამოწვევებს უკავშირდება, რის თავიდან აცილებაც შესაძლებელია დაბალანსებული და სამედიცინო მტკიცებულებებზე დაფუძნებული მიდგომით. მისივე თქმით, საქართველოში წონასწორობა დარღვეულია და ოპიოიდების არამიზნობრივი გამოყენების აღკვეთის პრევენციული ზომები ბევრად აღემატება სამედიცინო მიზნით მათ ხელმისაწვდომობას.
„ამბობენ, რომ შეიძლება ვიღაცამ გამოიყენოს არამიზნობრივად, ვიღაცამ გაყიდოს, მაგრამ მეტადონის პროგრამა ხომ ფუნქციონირებს ქვეყანაში… ეს პოლიციის საქმეა, თუ ადამიანი ჩაიდენს დანაშაულს და ოჯახის წევრისთვის გამოწერილ წამალს გაყიდის, ამას უკვე პოლიციამ უნდა მიხედოს. რაც შეეხება მიჩვევას, როდესაც ნარკოტიკული ტკივილგამაყუჩებელი სწორი დოზით და სწორი რეჟიმით ინიშნება, WHO-ის კვლევებიც არის ამაზე, როგორც წესი, დამოკიდებულების განვითარება არ ხდება. როდესაც ადამიანი სწორად დანიშნულ ტკივილგამაყუჩებელს იღებს, ის მიემართება ტკივილის გაყუჩებისკენ და არა სიამოვნების ცენტრისკენ. ამას ჰქვია სწორად შერჩეული დოზა“, – ამბობს ძოწენიძე.
რა ეტაპზეა სამინისტროსთან ამ საკითხის განხილვა
ფატი ძოწენიძე „პუბლიკასთან“ საუბრისას ამბობს, რომ აღნიშნული დოკუმენტის პროექტი სახელმწიფო სტრუქტურებთან, ჯანდაცვის დეპარტამენტთან ერთად შეიმუშავეს, რომელსაც შემდეგ არანაირი მსვლელობა არ მისცემია. მისი თქმით, 2019 წლის დეკემბერში დოკუმენტი სამინისტროში თავიდან შეიტანეს, რათა საკითხი ხელახლა გააქტიურებულიყო. როგორც ის ამბობს, ბოლო კომუნიკაცია ამ საკითხზე სამინისტროსთან ივნისში ჰქონდათ, პასუხად მიიღეს, რომ დოკუმენტი განსახილველად უწყებათაშორის ელექტრონულ ველშია ატვირთული და მას შემდეგ სამინისტროსგან პასუხის ვეღარ იღებენ. მისი თქმით, სექტემბრის დასაწყისში მიმართეს ასევე ჯანდაცვის დეპარტამენტს. პასუხი მათგანაც არ მიუღიათ.
„ველოდებით, ვეუბნებით – აბა, გვითხარით, ნემისმიერ დროს მოვალთ, არანაირი რეაგირება არაა… რატომ ვერ მოიცალა სახელმწიფომ ამ ადამიანებისთვის, ამ მოწყვლადი კატეგორიის პაციენტებისთვის – ეს კითხვა გვაქვს. იცით, ასე რამდენი წელი გრძელდება?! ხან არჩევნებია, ხან სხვა მიზეზი. რატომ ვერ ექცევიან ყურადღების ცენტრში ეს პაციენტები?! რატომ უგულვებელყოფენ მათ მდგომარეობას?!“, – ამბობს ფატი ძოწენიძე.
„პუბლიკასთნ“ საუბრისას სამინისტროს ჯანდაცვის პოლიტიკის დეპარტამენტის უფროსი ეკა ადამია ამბობს, რომ კორონავირუსის პანდემიამ და ქვეყანაში ამ კუთხით არსებულმა გამოწვევებმა მათი მუშაობის რეჟიმსა და ფორმატზე გარკვეული გავლენა იქონია და ამ საკითხის განხილვის დროში გაწელვა ძირითადად ამას უკავშირდება.
თუმცა, ადამიას განცხადებით, ეს არ ნიშნავს იმას, რომ სხვა საკითხები უყურადღებოდ დარჩება. მისი თქმით, სექტემბერში სამინისტროს შიდა სტრუქტურებში ტკივილის მართვასთან დაკავშირებით სამუშაო ჯგუფი შეიქმნა და ამ ეტაპზე საკითხის განხილვა ამ ფორმატში მიმდინარეობს.
მისივე თქმით, წარმოდგენილი პროექტი, გარდა პაციენტების კატეგორიის გაფართოებისა, მოიცავს სხვა რიგ საკითხებსაც, რომლებიც შეჯერებას საჭიროებს.
„აქ იყო სხვადასხვა საკითხი, რომლის შეცვლასაც ითხოვენ – ექიმების ჩარევის გაფართოება, მედიკამენტების გატანის დღეების გაზრდა და ა.შ. ანუ გარდა იმისა, რომ პაციენტების კრიტერიუმებიც იცვლება, ამ მოთხოვნებში გათვალისწინებულია სხვა საკითხებიც. ვინაიდან ეს არის მულტისექტორული თემა და მხოლოდ ჩვენ არ ვართ ამ თემაზე პასუხისმგებელი, შექმნილი გვაქვს სამუშაო ჯგუფი, მივმართეთ წერილობით შიდა სტრუქტურებს და ყველა ეს თემა ამ ჯგუფის ფარგლებში უნდა გავიაროთ. მოსაზრებები უნდა შეჯერდეს და შემდეგ ეს საკითხები უნდა გავიაროთ გარე სტრუქტურებთანაც. ეს პროცესი მიმდინარეობს ახლა… მიმდინარე პროცესია, ეს ჯგუფი სექტემბრის ბოლოსაა შექმნილი. ჩვენი თანამშრომლები მეილებით ეკონტაქტებიან სამუშაო ჯგუფის წევრებს და შეხვედრა საჭიროების შესაბამისად ჩაინიშნება“, – ამბობს ადამია.